Ein komplexes Krankheitsbild
Vitiligo kann überall am Körper auftreten. Dieser Krankheit, die durch eine fortschreitende selektive autoimmunbedingte Zerstörung der Melanozyten verursacht wird, liegt eine komplexe Pathogenese zugrunde. Demzufolge werden Betroffene nicht nur mit einer Depigmentierung ihrer Haut konfrontiert sondern Vitiligo kann auch Auswirkungen auf das Selbstbewusstsein und sogar die Berufsaussichten haben (ca. 1 von 4 Patienten gab an, dass ihre Vitiligo auch eine Rolle bei der Berufswahl gespielt hat).1
Unterschiede in der Hautbiologie3,6
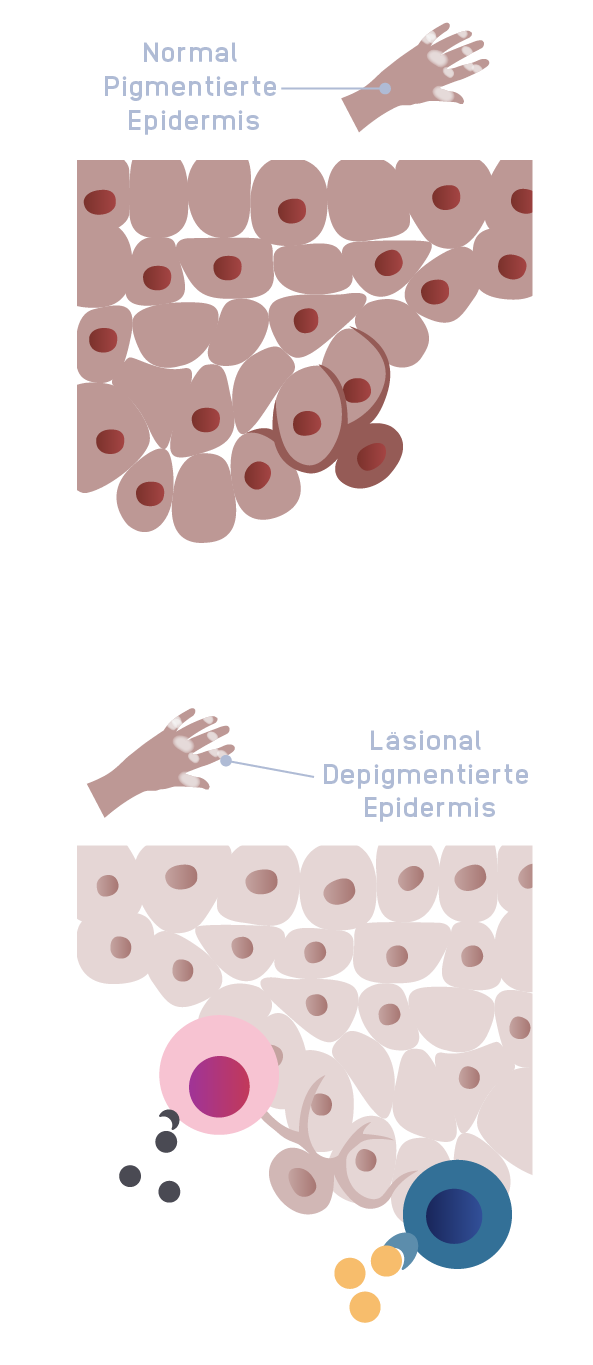
Oberes Bild angepasst mit Genehmigung von John Wiley & Sons, Inc. Gan EY, et al. Pigment Cell Melanoma
Res. 2017;30(1):28-40. Copyright© 2017
Unteres Bild angepasst mit Genehmigung von Frisoli ML, et al. Annu Rev Immunol. 2020;38:621-648. Copyright© 2020
Die autoimmunbedingte Zerstörung von Melanozyten führt zur Depigmentierung der Haut3,6
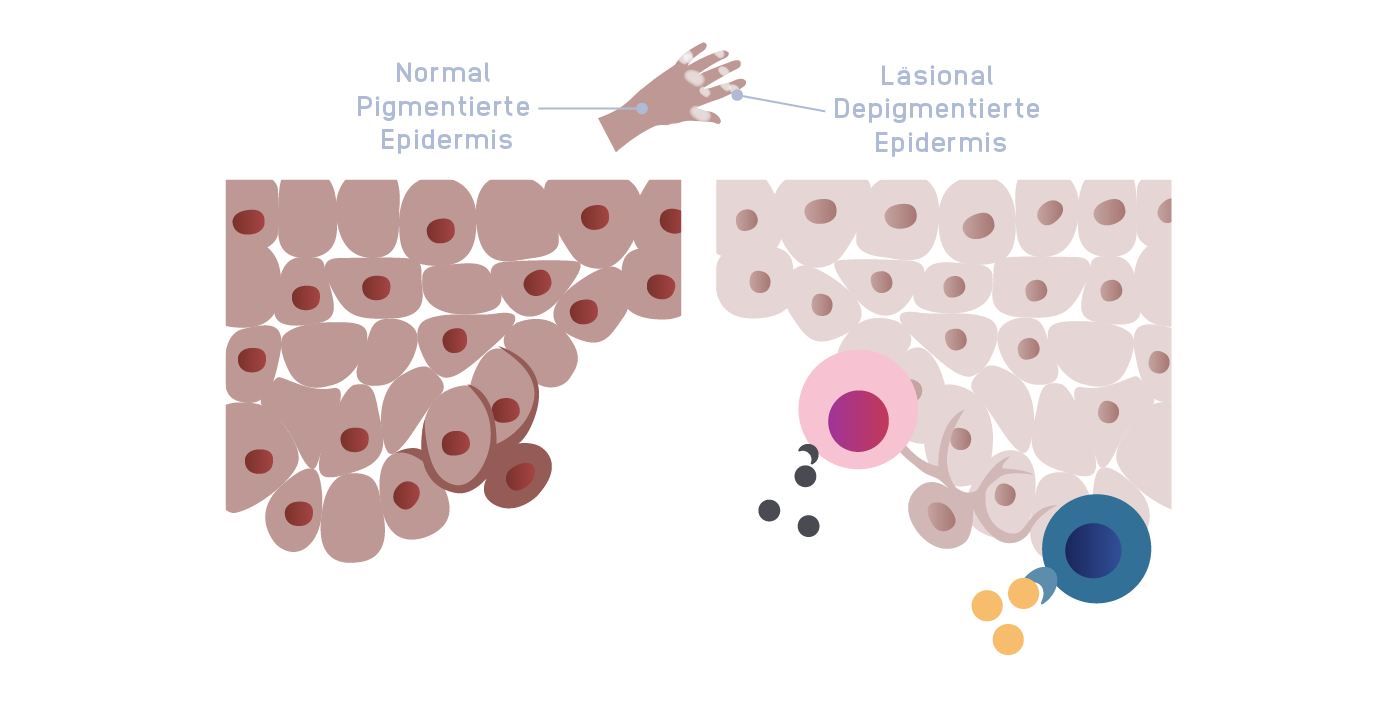
Linkes Bild angepasst mit Genehmigung von John Wiley & Sons, Inc. Gan EY, et al. Pigment Cell Melanoma Res. 2017;30(1):28-40. Copyright © 2017.
Rechtes Bild angepasst mit Genehmigung von Frisoli ML, et al. Annu Rev Immunol. 2020;38:621-648. Copyright © 2020
Die autoimmunbedingte Zerstörung von Melanozyten führt zur Depigmentierung der Haut3,6
Die Vitiligo zählt nach wie vor zu den größten Herausforderungen in der Dermatologie. Wir hoffen, dass sich das eines Tages ändern wird, indem wir uns für mehr Forschung und öffentliche Akzeptanz der Vitiligo als versorgungsrelevante, schwere Krankheit einsetzen.
Was verursacht Vitiligo?
Die genauen Ursachen der Vitiligo sind nach wie vor nicht geklärt. Dies ist ein Problem, das vor allem für jüngere Patienten eine Herausforderung darstellen kann, da diese angesichts des Informationsmangels häufig ihre eigenen Schlüsse ziehen. Ungefähr jeder vierte Patient entwickelt die Krankheit vor dem 10. Lebensjahr. Fast die Hälfte der Patienten mit Vitiligo entwickeln die Krankheit vor dem 20. Lebensjahr und etwa 8 von 10 Patienten vor dem 30. Lebensjahr.4
Durch enge Zusammenarbeit können wir Vitiligo-Patienten helfen, auf Basis neuer medizinisch-wissenschaftlicher Erkenntnisse ihre Lebenssituation besser und zuversichtlicher zu managen.

Ursachen der Vitiligo
Die genauen Ursachen und Auslöser der Vitiligo sind bis heute nicht eindeutig geklärt. Ein Zusammenspiel verschiedener Faktoren gilt als wahrscheinlich beim Auftreten der klinischen Manifestation. Hierzu gehören u.a.:8
Dysregulierte Immunantwort
- Bei Beobachtung einer abnormal gesteigerten angeborenen Immunantwort der Haut sowie Bildung von Antikörpern gegen Melanozyten4
- Immundysfunktion infolge von Rekrutierung angeborener und adaptiver Immunzellen und der Produktion von proinflammatorischen Proteinen und Zytokinen3
Triggerfaktoren
- Lokale Hautreizung durch u.a. Chemikalien oder Sonnenbrände durch übermäßige UV-Strahlung3,4
- Köbner-Phänomen: Mechanische Reizung, die zur Ablösung oder zum Verlust der Melanozyten aus der Epidermis führt (Melanozytorrhagie)9
- Psychischer Stress10
Genetik
- In genomweiten Assoziationsstudien v.a. im Rahmen des Human Genome Projects wurden mehrere Suszeptibilitätsgene identifiziert3
- Höhere Prävalenz von Vitiligo bei Verwandten ersten Grades3
- Geschwister einer erkrankten Person haben ein Erkrankungsrisiko von 6%8
- Bei eineiigen Zwillingen beträgt das Risiko 23%8


Bei einigen Patienten ist Vitiligo mit langen Phasen der Krankheitsstabilität verbunden, gefolgt von kürzeren Perioden einer beschleunigten Depigmentierung.12 Das führt dazu, dass Sie und Ihre Patienten nicht ausschließen können, dass es zu einer Progression der Erkrankung kommen kann. Aus diesem Grund machen sich etwa 3 von 4 Vitiligo-Patienten Sorgen, dass sich ihre Krankheit im Laufe der Zeit verschlechtert.13 Dies ist auch der Grund, warum wir alle mehr Initiative zeigen müssen, damit wir diesen Patienten in Zukunft vielleicht eine bessere Perspektive bieten können.
Welche Vitiligo-Subtypen werden unterschieden?
Unterschiedliche Muster der Ausbreitung sowie Progression der Läsionen können dazu führen, dass Vitiligo als eine andere Hautkrankheit fehldiagnostiziert wird. In Europa haben etwa 3 von 7 Vitiligo-Patienten bereits eine Fehldiagnose erhalten.14
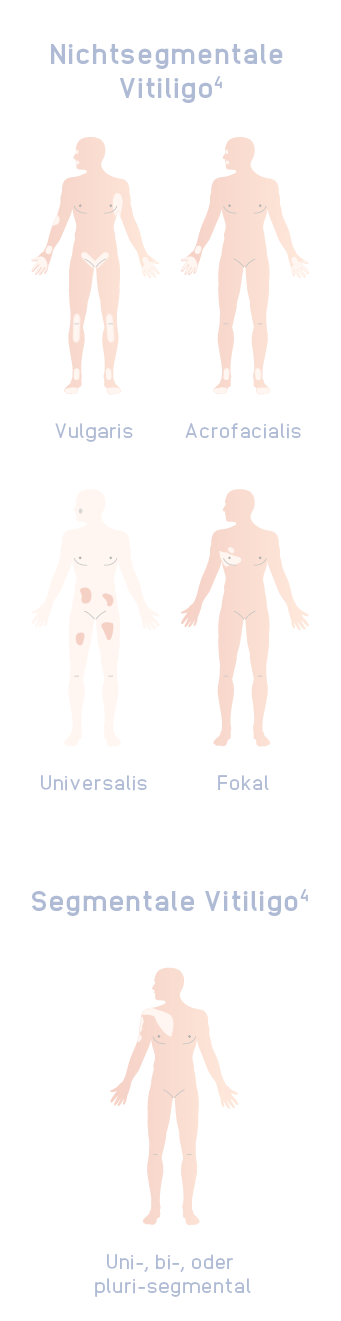
Bild angepasst von Le Poole C and Boissy RE. Semin Cut Med Surg. 1997;16:3-14. Copyright © (1997) Frontline Medical Communications.
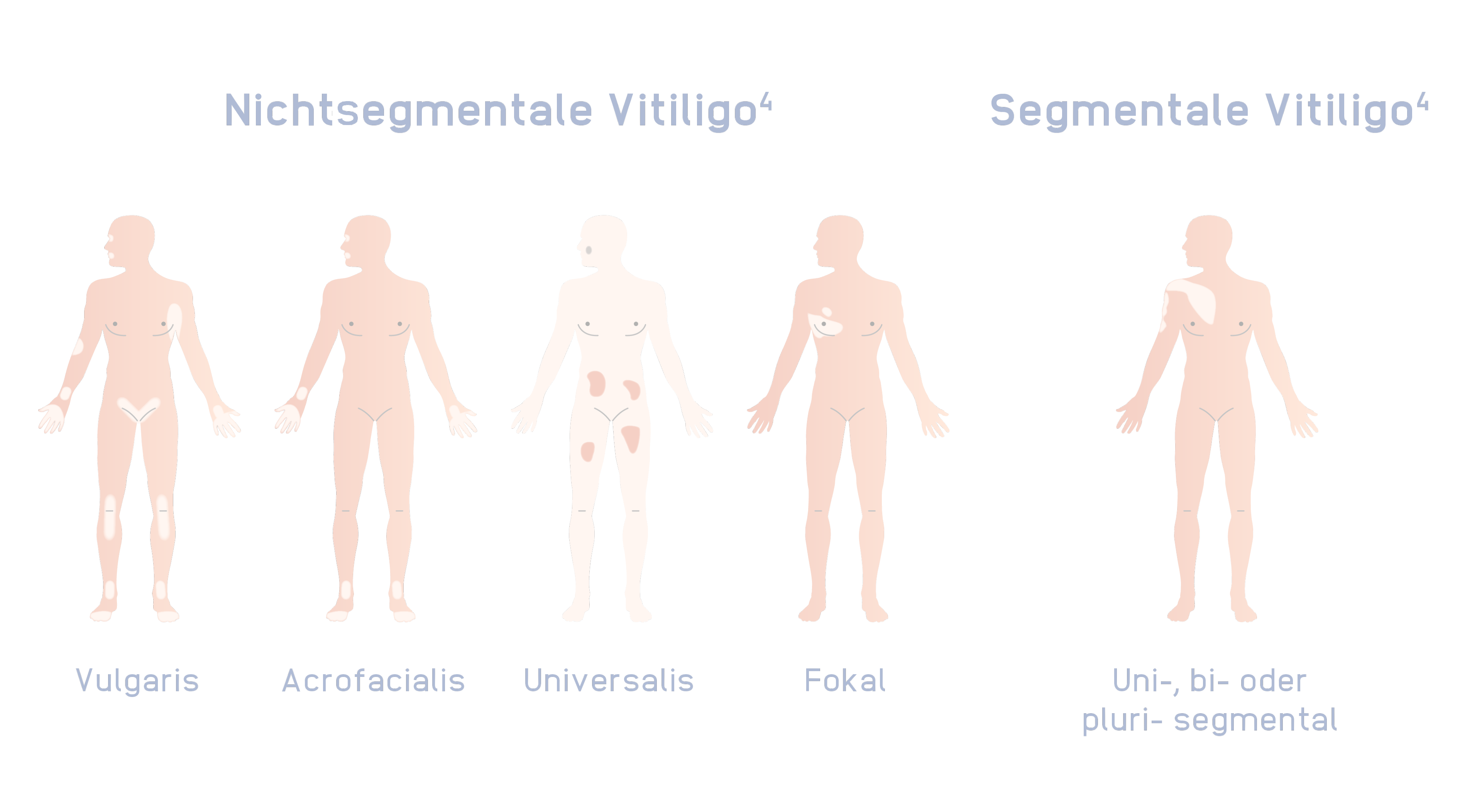
Bild angepasst von Le Poole C and Boissy RE. Semin Cut Med Surg. 1997;16:3-14. Copyright © (1997) Frontline Medical Communications.
Nichtsegmentale Vitiligo (NSV):
- Läsionen treten typischerweise bilateral symmetrisch periorifiziell im Gesicht3 auf
- Meist langsam fortschreitend bei unvorhersehbarem Verlauf3
- Das Immunsystem greift funktionsfähige Melanozyten an3
- Hiervon sind 84–95% der Vitiligo-Fälle betroffen3
Segmentale Vitiligo (SV):
- In der Regel einseitig3
- Zeigt häufig einen früheren Beginn als die NSV3
- Schnelle Progression mit anschließender Stabilisierung3
- Nach der Stabilisierung schreitet die SV im Allgemeinen langsamer voran als die NSV15
- Die SV ist auf somatischen Mosaizismus zurückzuführen und hat vermutlich keine immunologische Ätiologie3
Gemischte Vitiligo:
- Initial segmentale Manifestation3
- Gleichzeitige Manifestation NSV und SV3
- In der Regel höhere Therapierefraktärität3
Wichtig ist, klinisch zwischen NSV und SV zu unterscheiden, da man davon ausgeht, dass der SV andere pathogenetische Mechanismen zugrunde liegen und sie auf herkömmliche Behandlungen schlecht anspricht. Um eine angemessene Behandlung zu gewährleisten, bedarf es daher aktualisierter und eindeutiger Diagnoseleitlinien.3
- Bibeau K, Hamzavi I, Ezzedine K, et al. Mental Health and Psychosocial Burden Among Patients Living With Vitiligo: Findings From the Global VALIANT Study. Presented at: Maui Derm for Dermatologists; January 24, 2022; Grand Wailea, Maui, HI.
- Ezzedine K, Eleftheriadou V, Whitton M, van Geel N. Vitiligo. Lancet Lond Engl. 2015;386(9988):74-84.
- Picardo M, Dell’Anna ML, Ezzedine K, et al. Vitiligo. Nat Rev Dis Primer. 2015;1(1):1-16.
- Bergqvist C, Ezzedine K. Vitiligo: A Review. Dermatol Basel Switz. 2020;236(6):571-592.
- Rodrigues M, Ezzedine K, Hamzavi I, Pandya AG, Harris JE, Vitiligo Working Group. New discoveries in the pathogenesis and classification of vitiligo. J Am Acad Dermatol. 2017;77(1):1-13.
- Riding RL, Harris JE. The role of Memory CD8+ T cells in Human Vitiligo. J Immunol Baltim Md 1950. 2019;203(1):11-19.
- Shankar. Changing faces. Shankar’s story. Published online 2019. Accessed March 2023. https://www.changingfaces.org.uk/story/shankars-story-it-takes-time-to-embrace-who-you-are/#:~:text=When%20I%20was%20a%20teenager,to%20spiral%20out%20of%20control.
- Rashighi M, Harris JE. Vitiligo Pathogenesis and Emerging Treatments. Dermatol Clin. 2017;35(2):257-265.
- Kumar R, Parsad D. Melanocytorrhagy and apoptosis in vitiligo: Connecting jigsaw pieces. 2012. 78(1).
- Papadopoulos L, Bor R, Legg C, Hawk JL. Impact of life events on the onset of vitiligo in adults: preliminary evidence for a psychological dimension in aetiology. Clin Exp Dermatol. 1998;23(6):243-248.
- Kirpal’s story: What makes you different makes you beautiful. Published Winter 2020. Accessed March 2023. https://www.changingfaces.org.uk/story/kirpals-story-what-makes-you-different-makes-you-beautiful/
- Gawkrodger DJ, Ormerod AD, Shaw L, et al. Guideline for the diagnosis and management of vitiligo. Br J Dermatol. 2008;159(5):1051-1076.
- Bae JM, Lee SC, Kim TH, et al. Factors affecting quality of life in patients with vitiligo: a nationwide study. Br J Dermatol. 2018;178(1):238-244.
- Bibeau K, Harris J, LaFiura C, Ezzedine K, Hamzavi I. Diagnosis and Management of Vitiligo From the Perspectives of Patients and Healthcare Professionals: Findings From the Global VALIANT Study. Presented at: Maui Derm for Dermatologists; January 24, 2022; Grand Wailea, Maui, HI.
- Ezzedine K, Lim HW, Suzuki T, et al. Revised classification/nomenclature of vitiligo and related issues: the Vitiligo Global Issues Consensus Conference. Pigment Cell Melanoma Res. 2012;25(3):E1-13.



